Informationen für Patienten und Patientinnen
Herzkreislauferkrankungen sind in Europa noch immer für mehr als 50% der Krankheitsfälle, für Spitalsaufnahmen aber auch als Todesursachen verantwortlich. Daher wird seit etwa 20 Jahren in der Privatklinik Josefstadt (Confraternität) ein Schwerpunkt auf kardiovaskuläre Erkrankungen gesetzt und zunehmend ausgebaut.
Die Confraternität ist eine Privatklinik mit 96 Betten, einem umfangreichen Angebot an diagnostischen und therapeutischen Möglichkeiten, modernen radiologischen Einrichtungen, Operationssälen und einer postoperativen Intensiv- und Wachstation.
Zunehmend wird auf die Notwendigkeit einer tagesklinischen Therapie und Diagnostik für die verschiedensten internistischen und chirurgischen Bereiche Rücksicht genommen. Eine große Zahl der Belegärzte und -ärztinnen sind Vorort auch in dem der Confraternität angeschlossenen Ordinationszentrum eingebunden.
Das Assistenzteam des ITC -Herzkatheter Labor heißt Sie herzlich willkommen!
Um Ihren Aufenthalt bei uns so angenehm wie möglich zu gestalten, möchten wir Sie im Vorhinein über den Ablauf der Untersuchung und einige wesentliche Dinge informieren.
Informationen rund um eine Angiographie
Die Herzkatheteruntersuchung (Coronarangiographie)
Die Herzkatheteruntersuchung ist eine spezielle Röntgenuntersuchung, bei welcher die Herzkranzgefäße (Coronararterien) durch Einspritzen von Kontrastmittel dargestellt werden.
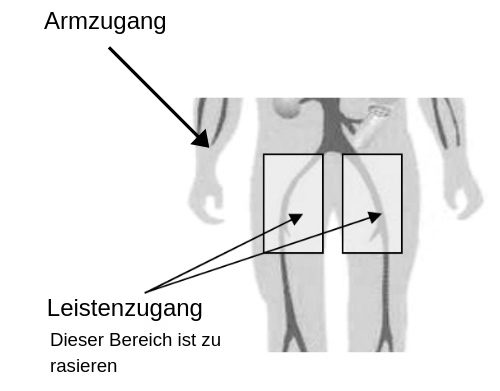
Über eine kleine Punktionsstelle am Unterarm (radialis) oder in der Leistenbeuge wird ein feiner Katheter in die Blutbahn eingeführt und direkt zum Abgang der Herzkranzgefäße platziert.
Vorbereitung:
In der Zeit vor der stationären Aufnahme ist es von größter Wichtigkeit, dass Sie Ihre ärztlich verordneten Medikamente auch weiterhin einnehmen, vor allem Thrombo ASS, Plavix, Aspirin usw. Marcoumar und Sintrom müssen jedoch 5 – 7 Tage vor der Untersuchung abgesetzt und unter ärztlicher Kontrolle auf ein niedermolekulares Heparin umgestellt werden.
Falls vorhanden, bringen Sie folgendes mit:
Laborbefunde (nicht älter als 14 Tage)
Blutgruppen-Ausweis
Allergie-Pass
Befunde vorangegangener Herzuntersuchungen
Im 90% der Fälle wird derzeit über die Armarterie eingegangen. Wird über das Leistengefäss in den Blutkreislauf eingegangen, ist es aus hygienischen Gründen notwendig, dieses Areal großflächig zu rasieren. Entweder übernimmt das unser Assistenzteam direkt vor der Untersuchung oder Sie rasieren sich bereits am Vorabend zu Hause.
Untersuchungstag:
Zumeist werden Sie am Untersuchungstag aufgenommen und sollten nüchtern in der Patientenaufnahme erscheinen. Morgenmedikamente bitte wie gewohnt einnehmen! Dies ist mit einer Tasse Tee gestattet, und falls die Untersuchung erst zu Mittag oder später angesetzt ist, erhalten Sie auf der Station ein leichtes Frühstück. Im Zuge des ärztlichen Aufnahmegesprächs wird ein EKG geschrieben, ein venöser Zugang gelegt und, falls erforderlich, Blut abgenommen. Ebenso erhalten Sie einen Aufklärungsbogen, der von Ihnen unterzeichnet zur Untersuchung mitzubringen ist.
Brille, Zahnprothesen, Hörgeräte sowie Schmuck (ausgenommen Halsketten) müssen nicht abgelegt werden. Es ist möglich, dass der Untersuchungszeitpunkt aus organisatorischen Gründen um einige Stunden nach vorne oder nach hinten verlegt wird. Darüber werden Sie rechtzeitig informiert und wir bitten um Ihr Verständnis.
Im Herzkatheter Labor:
Sie werden von unserem Team empfangen und für die Coronarangiographie vorbereitet. Bitte informieren Sie uns über bekannte Unverträglichkeiten, Allergien und ob Sie DiabetikerIn sind. Auf Wunsch erhalten Sie ein leichtes Beruhigungsmittel. Während des Eingriffs sind Sie bei vollem Bewusstsein und können sich jederzeit mit Arzt und Schwestern verständigen. An der Punktionsstelle wird zunächst eine örtliche Betäubung vorgenommen, was etwa so unangenehm wie eine Blutabnahme ist. Die eigentliche Herzkatheteruntersuchung ist für Sie schmerzfrei und kaum zu spüren. Lediglich bei der Injektion des Kontrastmittels werden Sie evtl. ein kurzes Wärmegefühl wahrnehmen.
Nach der Untersuchung:
Bei Punktionen am Unterarm können Sie rasch wieder aufstehen. Nach der Behandlung wird die Punktionsstelle entweder mit einem Druckverband, welcher über Nacht angelegt bleiben muss, oder einem Verschlusssystem versorgt. Mittels eines Ankers im Gefäß und einem resorbierbaren Kollagenpfropfen an der Außenwand der Arterie wird die Punktionsstelle damit verschlossen und ein Schutzverband angelegt, wobei in diesem Fall für einige Stunden Bettruhe in flacher Rückenlage erforderlich ist. In diesem Zeitraum soll die entsprechende Körperregion ruhig und gestreckt gehalten werden. Nach einer Untersuchung von der Leiste ist also eine entsprechend lange Bettruhe in flacher Rückenlage erforderlich, während der Sie bei Bedarf Bettflasche- oder pfanne benützen müssen.
Sofort nach dem Eingriff dürfen Sie wieder essen und trinken.
Nach Entfernung des Druckverbandes sollten Sie bis zum vollständigen Verschluss der Einstichstelle (etwa 3 weitere Tage) extreme Belastungen und besonders Beugung der betroffenen Körperregion vermeiden, sowie kein Vollbad nehmen, in öffentlichen Bädern schwimmen oder saunieren gehen. Ansonsten können Sie in der Regel wieder Ihren gewohnten Beschäftigungen nachgehen.
Wir hoffen, Ihnen hiermit einen kleinen Einblick in die bevorstehende Untersuchung gewährleistet zu haben und stehen gerne für weitere Fragen zu Verfügung.
Informationen über medikamentenbeschichtete Stents
Medikamenten-beschichtete Stents
Der Einsatz von Medikamenten-beschichteten Stents (Drug Eluting Stents) hat in den letzten Jahren eine dramatische Veränderung und Verbesserung des Kurz- und Langzeitergebnisses bei Coronarinterventionen gebracht.
Eine Fülle von großen multizentrischen randomisierten Studien zeigen sowohl für den Sirolimus-beschichteten Stent wie auch für mit anderen Limus-Substanzen eine signifikante Reduktion der Restenosen und neuerlichen Interventionen nach 6 Monaten. Dieser Effekt hält bei Langzeitbeobachtungen an. Eine Reihe verschiedener Medikamentenbeschichteter Stents unterschiedlichster Bauart und Beschichtungstechnik, sowie Medikamentenwahl sind derzeit im klinischen Einsatz.
Diese unbestrittenen Langzeitvorteile der verschiedenen Medikamenten-beschichteten Stents müssen allerdings auch gewissen Problemen und Nachteilen gegenüber gestellt werden.
Was sind nun die Risiken betreffend Medikamenten-beschichteter Stents? Ist die mehrfach geäußerte Sorge berechtigt? Was können wir tun, um das Risiko zu minimieren, sodass möglichst nur die Vorteile dieser Stents zum Tragen kommen! Was können vor allem Patienten tun, um möglichst keinem Zusatzrisiko ausgesetzt zu sein? Detaillierteste Analysen ergeben, dass in Summe die neuen Medikamentenbeschichteten Stents kein erhöhtes Sterberisiko aufweisen und auch langzeitmäßig als sicher zu betrachten sind.
Über 1 Jahr hinaus findet sich allerdings ein Trend zu einer häufigeren sehr späten Thrombose bei den Medikamenten-beschichteten Stents, wobei die Häufigkeit extrem niedrig ist und etwa bei 0,2 % pro Jahr liegt. Die Ursachen sind vermutlich multifaktoriell, in einem Teil derPatienten dürfte das Ereignis mit dem Absetzen der notwendigen blutverdünnenden Medikamente zu tun haben.
Als Konsequenz auf diese Beobachtungen müssen wir, wenngleich auch nur ganz wenige Patienten weltweit betroffen sind und die Vorteile dieser Behandlung nicht in Frage zu stellen sind, auf die Problematik reagieren und besonders intensiv informieren. Patienten, die einen Medikamenten-beschichteten Stent implantiert bekommen benötigen eine sorgfältige Aufklärung, vor allem auch was die nachfolgende blutgerinnungshemmende Therapie (thrombozytenaggregationshemmende Therapie) betrifft. Diese Medikamente müssen derzeit 6 Monate nach dem Eingriff eingenommen werden (Aspirin und Plavix/Clopidogrel, Doppeltherapie). Bei Risikopatienten, vor allem solche die sehr lange Stents bekommen oder bei welchen mehrere Stents implantiert wurden, sowie Patienten mit Zweit- und Dritteingriffen müssen nach dem heutigen Stand auch mit einer längeren Einnahme dieser Medikamente über 1 Jahr hinaus, manchmal auch noch länger rechnen. Vor allem bei zwischenzeitlichen operativen Eingriffen sind solche Spätthrombosen beobachtet worden, da Plavix und Aspirin kurzfristig abgesetzt wurden.
Bei Patienten mit Medikamenten-beschichteten Stents muss unbedingt der betreuende Kardiologe oder die betreuende kardiologische Institution in die Entscheidung eingebunden werden, ob nun die thrombozytenaggregationshemmende Therapie ohne Risiken abgesetzt werden kann und welche Maßnahmen ergriffen werden sollen, um den Patienten zwischenzeitlich möglichst zu schützen bis zur Wiederaufnahme dieser Therapie. Im Einzelfall müsste der Patient auch stationär aufgenommen werden, um im Falle eines drohenden Verschlusses auch rechtzeitig reagieren zu können, in anderen Fällen könnte die Verabreichung von anderen blutgerinnungshemmenden Substanzen (z.B. Heparinen) genügen.
Viele Eingriffe können auch bezüglich ihrer Notwendigkeit und Dringlichkeit hinterfragt werden, wie z.B. zahnmedizinische Eingriffe, des weiteren können viele dieser Eingriffe auch ohne Absetzen der thrombozytenhemmenden Doppeltherapie erfolgen.
In Summe ist zu sagen, dass die laufende Diskussion über die Medikamenten-beschichteten Stents zuletzt in eine sehr realistische Betrachtung gemündet hat. Wir und auch unsere Patienten fragen nun nicht mehr, „warum bekomme ich keinen Medikamenten-beschichteten Stent?“
Jetzt fragen wir „welche Patienten profitieren von solchen Stents am meisten“, „welche Patienten haben ein erhöhtes Risiko“ und sollten keinen Medikamentenbeschichteten Stent erhalten. Durch diese realistische Betrachtungsweise und auch durch eine exaktere und engmaschigere Überwachung der Patienten hoffen wir überwiegend die Vorteile der Medikamenten-beschichteten Stents zum Tragen zu bringen.
In diesem Zusammenhang ist auch auf den sicherlich positiven Einfluss einer engmaschigen Nachbetreuung von Stentpatienten durch den Hausarzt, den Internisten und/oder Kardiologen oder die Ambulanz zu verweisen.
Abschließend muss nochmals gesagt werden, dass natürlich die Vorteile der Medikamentenbeschichteten Stents dramatisch überwiegen, sofern die Auswahl und die Patienteninformation bzw. Patientennachbetreuung optimiert wird und auch die Ärzteschaft diese Problematik entsprechend verarbeitet. Hier ist es insbesondere notwendig die gesamte Ärzteschaft und nicht nur die Kardiologen einzubeziehen.
